投稿日:2025.10.08 最終更新日:2025.10.23
【医師監修】大腸がんと腰痛の関係性|腰の痛みが起こるメカニズムを解説

近年インターネットで「長引く腰痛は、大腸がんの可能性がある」という記事が散見されます。
当院でも「腰痛は大腸がんの可能性があるって本当ですか?」という質問をよくいただきますが、実際はどうなのでしょうか。
結論からお伝えすると、まず大腸がんが原因で腰痛が起こることはあります。しかしあくまで大腸がんがかなり進行しているケースに限られます。
この記事では、大腸がんと腰痛の関係から、本当に注意すべき危険なサインについて詳しく解説します。
- 大腸がんになると腰痛が起こる?
- 「一般的な腰痛 or がんによる腰痛」の見分け方
青木内科・眼科 青木 洋一郎
総合内科専門医/日本消化器病学会専門医/日本内視鏡学会専門医。日本人の2人に1人が「がんになる」と言われる時代に、早期発見の重要性を知ってもらいたいという思いから「痛くない内視鏡検査」を確立。
【結論】大腸がんが原因で腰痛は起こる!

まず冒頭でもお話した通り、大腸がんが原因で腰痛が起こることは実際にあります。
ただし大腸がんが進行している状態でないと腰痛は起こりづらく、「腰痛が続く=大腸がん」というケースは非常に稀です。
まずはなぜ大腸がんが進行すると腰痛が起こるのか、具体的なメカニズムを解説します。
がん細胞が神経系を圧迫することで、痛みが起こる
大腸がんによる腰痛は、がんの腫瘍が大きくなり、お腹の奥深く、背骨の近くにある神経や周辺の組織を圧迫することで生じます。
特に、骨盤に近い直腸やS状結腸にがんができた場合、骨盤内の神経に触れて、鈍く重い痛みを引き起こすことがあります。
さらに、がんが進行して脊椎や骨盤の骨にまで転移すると、より激しい腰痛として現れることもあります。
大腸がん腰痛をはじめ、がんが原因で起こる痛みを「癌性疼痛(がんせいとうつう)」と言います。
大腸がんによる腰痛は「進行がん」のサイン
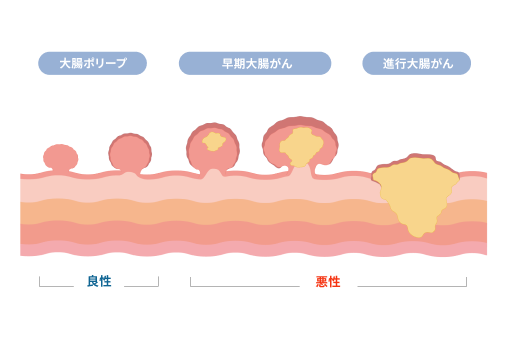
上でも解説した通り、大腸がんが要因で「腰痛の症状」が現れている場合、がんがかなり進行している可能性が高いです。
なぜなら大腸がんの初期段階では、自覚症状がありません。腫瘍がまだ大腸の壁の内側にとどまっているうちは、痛みを感じることはまずありません。
腰痛が症状として現れるのは、がんが大きくなって大腸の壁を越え、周囲の組織や神経を巻き込み始めたり、骨盤や背骨にまで転移したりしてから。つまり腰痛を自覚した時点で「初期症状」ではないのです。
何かしら症状が出ているということは、身体からの重要なサインです。決して「様子を見よう」と自己判断せず、早めに専門医に相談してください。
一般的な“腰痛”と“大腸がん腰痛”の違いとは?
ここからは一般的な腰痛と、大腸がん腰痛を見分けるポイントを詳しく紹介します。
ただし、これらはあくまで目安です。症状だけでの自己判断は避け、身体に異変を感じたら“まず専門医に相談すること”を前提にご覧ください。
よくある(筋骨格系)腰痛…動く・姿勢を変えると痛む
いわゆる「ぎっくり腰」に代表されるような、筋肉や骨格が原因の腰痛は動作や姿勢によって痛みの強さが変わるのが特徴です。
- 重い物を持ち上げたときに痛む
- 前かがみになったり、体をひねったりすると痛みが走る
- 楽な姿勢をとると痛みが和らぐ
- 安静にしていると徐々に落ち着いてくる
このように、痛みの原因となる動きがはっきりしている場合や、楽になる体勢がある場合は、整形外科的な要因による腰痛の可能性が高いと考えられます。
大腸がんによる腰痛…“安静時”も常に重い痛みがある
一方、大腸がんなど内臓の病気が原因の腰痛は、動きや姿勢とは関係なく、常に鈍く重い痛みが続きます。
- 楽な姿勢を探しても痛みが引かない
- 特に夜、寝ているときに痛みで目が覚めることがある
- 市販の鎮痛薬を飲んでも、痛みがほとんど和らがない
また、がんによる腰痛の場合、腰の痛みだけでなく、以下のような全身の不調を伴うこともあります。
- 原因不明の体重減少(食欲はあるのに痩せてきた)
- 便通の変化(下痢や便秘を繰り返す、便が細くなる)
- 血便(便に血が混じる)
- お腹の張り(腹部膨満感)
- 貧血や立ちくらみ
もし、あなたの腰痛が「常に痛い」タイプで、かつ上記のような症状が複数当てはまる場合は、一度消化器病専門医に相談することを強くお勧めします。
これらの症状がないからといって、大腸がんを否定できるわけではありません。

大腸がん初期症状、血便や腹痛は危険?専門医のチェックリスト
「最近、お腹の調子が悪い…」 「便に血が混じっていた気がするけど、病院に行くのは少し怖い…」 インターネットで調べるほど、さまざまな情報が目に入り、かえって心配が募ってしまうこともあるかもしれません。当クリニックでもそんな症状から「最悪、大腸がんというケースもありますか…?」と来院いただく方も少な
大腸がんは早期発見で「9割以上」が完治可能!
どんな病気でも「早期発見を〜」と言われていますが、大腸がんは特に早期発見が不可欠。
というのも大腸がんは他のがんと異なり、すぐに“がん化”するわけではありません。「大腸ポリープ→大腸がん」へと進行する、つまりポリープや大腸がん初期の段階で切除してしまうことで、がん細胞を完全に除去できるため、完治の見込みが非常に高い疾患なのです。
そのため特に肥満体質の方などは、ぜひ一度大腸カメラなどの大腸検診を行っていただくことを推奨しています。
肥満と大腸がんの関係性については、こちらの記事で詳しく解説しています。ご自身が肥満体質だという方はこちらもあわせてご覧ください。

【医師監修】なぜ肥満で大腸がんのリスクが上がるのか?体重増加と癌化のメカニズムを解説
当院でも「私は肥満体型なんですが、癌発症のリスクはありますか?」という質問をよくいただきます。 インターネットで検索しても『肥満の方は癌発症のリスクが高いです』という内容をよく見ると思います。 結論からお伝えすると、肥満は科学的にも大腸がんのリスクを高めることがわかっています。この記事では、がん
大腸がんの早期発見に有効な検査方法は?
では、どうすれば大腸がんを早期に発見できるのでしょうか。代表的な検査方法として「CTコロノグラフィー」と「内視鏡検査」があります。それぞれの特徴を解説していきます。
CTコロノグラフィー(CTC)
CTCは、肛門から炭酸ガスを入れ、腸管を膨らませた後にCTを撮影しコンピューター処理で3D画像処理を行い大腸の立体画像を作成し観察する検査です。
画像診断の進歩により、小さなポリープなども見つけることが可能。CT検査のため腸管の外側にある病気も発見することができます。
一方で、検査のためには大腸カメラと同様に洗腸液を服用する必要があり、炭酸ガスで腸管を膨らませるためお腹の張り感を強く感じることがあります。
仮に大腸ポリープなど切除可能病変を認めて、画像検査のため治療することができず、後日改めて大腸カメラが必要となります。
内視鏡検査(大腸カメラ)

内視鏡検査(大腸カメラ)は、肛門からカメラが付いた細いスコープを挿入し、医師が直接、大腸の粘膜を隅々まで観察する検査です。
この検査の最大のメリットは、精度の高さにあります。数ミリの小さなポリープや早期がんも発見できるだけでなく、疑わしい組織があればその場で一部を採取して詳しく調べること(生検)が可能です。
さらに、がん化する可能性のあるポリープが見つかった場合はその場で切除することもできます。つまり内視鏡検査は「検査」と「治療・予防」を同時に行える方法になります。
| 検査方法 | メリット | デメリット |
|---|---|---|
| CTC | ・腸全体の形がわかる
精度は高いが、小さな病変の場合は残渣との鑑別に困ることも |
・放射線被ばくがある(影響は小さい) ・異常があってもその場で治療できない |
| 内視鏡検査 |
・精度が高く、小さな病変も発見可能 ・組織の採取やポリープの切除ができる ・放射線被ばくがない |
・医師の技術によって苦痛や精度に差が出る |
当院では、確実な診断と治療のためには内視鏡検査(大腸カメラ)が最重要だと考えています。
当院の「痛くない・苦しくない」大腸カメラについて

「症状は気になるけど、大腸カメラは痛い・苦しいって聞くし…」
大腸がんの診断に欠かせない大腸内視鏡検査(大腸カメラ)ですが、過去に辛い経験をされた方や、検査に対して抵抗感を持つ方は少なくありません。
当院では、そのような患者様の不安や苦痛を少しでも和らげるため、少しでも「痛くない・苦しくない」内視鏡検査が行える工夫を行っています。
検査を楽に受けられる3つの工夫
1. 麻酔で眠っている間に検査終了
検査は麻酔を投与して行うため、ほとんどの方が眠っている間に検査が終わり、痛みや不快感を全く感じることなく、リラックスして検査を受けていただけます。
実際に当院で大腸カメラを受けていただいた患者様からも「こんなに楽だとは思わなかった」というお声をいただいています。
2. 「軸保持短縮法+水浸法」による高度な技術で、検査後のお腹の張りを軽減
大腸カメラでよくあるお腹の張り感や痛みは、内視鏡によって腸管が伸ばされた時に感じるものです。
そこで当院では自然なままの腸管の状態で、無理に伸ばすことなく内視鏡を挿入する「軸保持短縮法(じくほじたんしゅくほう)」を採用しています。腸管に無理な力を加えないため、内視鏡挿入時の痛みを大幅に減らすことができます。
加えて当院では大腸内視鏡検査で空気の代わりに少量の水を注入して、腸管をふくらませずに内視鏡スコープを挿入する「水浸法(すいしんほう)」という検査法を行っています。
水を使うことでスコープの滑りが良くなるのはもちろん、腸管を無理に伸ばしたりひねったりする必要がなくなるため、検査時の痛みや検査後の腹部膨満感を大幅に軽減できるのです。
当院では高度な技術と最新の設備により、腸管に負担のかけない「軸保持短縮法+水浸法」を組み合わせ、内視鏡検査の負担を大幅に軽減することが可能となりました。
3.検査前の準備は「ご自宅」でリラックスしながら
大腸カメラでもっとも大変なのが、下剤を飲んで腸の中をきれいにすることです。当院では、この準備をご自宅で行っていただけます。
事前の診察で、下剤の飲み方や食事の注意点などを詳しくご説明し、専用のキットをお渡しします。リラックスできるご自宅で準備をしてからご来院いただけるため、精神的な負担も少ないと好評です。もちろん、院内にもプライバシーに配慮した専用個室をご用意しており、ご希望に合わせてお選びいただけます。
検査結果をしっかり「覚えて帰る」ための工夫
当クリニックでは麻酔検査はもちろん、検査後の「麻酔拮抗薬」も“当クリニック負担”で行っています。
「麻酔あり」で大腸カメラを実施した場合、リカバリー室で休憩後に検査後の説明を行いますが「逆行性健忘(検査前の記憶を思い出せなくなること)」が生じることがあります。
一見すると意識は覚醒しており、会話もしっかりできる状態ですが、あとで「医師からの説明を十分に思い出せない・覚えていない」状態になります。これは麻酔薬の効果が残っている場合に起こります。
しっかりと検査を受け、その結果までしっかり聞いて欲しい。それこそが我々医師の務めだと思い、麻酔拮抗薬の処方までを検査治療として実施しています。
麻酔拮抗薬は高価かつ保険適応外であるため「当医院の負担」で行います。精神科薬・眠剤を常用されている方には投与できません。
切除すべき“腫瘍”だけを切除することが必要
大腸カメラで大切なことは、癌化の危険性がある腫瘍性ポリープだけを確実に発見し切除することです。癌化することのないポリープ(非腫瘍性ポリープ)を治療する意義はありません。
大腸カメラは「ポリープを切除したか」で大きく費用が変わります。つまり「ポリープ切除を行ったか」によって患者様のご負担が大きく変わるということです。無駄な治療を行わないことは患者様の経済的なご負担を減らし、医療費を削減することで世界に誇る国民皆保険制度の持続可能性に寄与すると考えています。
腫瘍性ポリープと非腫瘍性ポリープを正確に鑑別し、確実に腫瘍性ポリープのみを切除することは、内視鏡医に求められる必須の技術です。そして、検査あたりの腫瘍性ポリープ発見率(ADR;腺腫発見率)は、内視鏡医が実施する大腸カメラの精度を測る重要な指標とされています。
当クリニックでは「ADR(腺腫発見率)47%」の診察実績を踏まえて、患者様の負担を極限まで減らす大腸カメラ(内視鏡検査)を実施しています。
確かな技術と高い精度の安心な内視鏡検査で、大腸がんで苦しむ方を一人でも減らしたいと心から思っていますので是非お気軽にご相談ください。
米国における2024年推奨値「ADR(腺腫発見率)」:35%
内視鏡検査(大腸カメラ)の費用
症状がある場合や、検診の結果で陽性となった場合の精密検査には、健康保険が適用されます。3割負担の場合の費用目安は以下の通りです。
- 観察のみの場合:5,000円〜7,000円前後
- ポリープを切除した場合:20,000円〜30,000円前後(ポリープの大きさや数によります)
鎮静剤の使用などによる追加費用はいただいておりません。また、ポリープ切除は手術に該当するため、ご加入の医療保険から給付金が受け取れる場合があります。
※上記はあくまで目安です。詳細はお気軽にお問い合わせください。
「治らない腰痛」があれば、まずは内視鏡検査を受診ください。
この記事では、大腸がんと腰痛の関係から、早期発見がいかに重要かをお伝えしてきました。
腰痛という症状の裏には、さまざまな原因が考えられますが、最悪の事態を避けるためには、まず的確な診断を受けることが何よりも大切です。
この記事のポイント
- 腰痛だけで大腸がんを自己判断するのは危険
- 安静にしていても痛む、全身の不調を伴う腰痛は注意が必要
- 大腸がんは早期発見・治療で9割近く完治可能
- 確実な診断と予防のためには、精度の高い内視鏡検査が不可欠
インターネット上の情報だけで一喜一憂するのではなく、ぜひ一度は専門医に相談してください。検査を受けて「何もなかった」と確認できれば、それだけで安心して毎日を過ごせるようになります。
どんな些細なことでも構いませんので、まずはお気軽にご相談ください。



